비(非) 비타민K길항제 항응고제(NOAC, Non-Vitamin K Antagonist Oral Anticoagulant) 간 경쟁이 치열하다. 특히 부정맥 중 심방세동을 앓는 환자의 뇌졸중 발생 위험을 막으면서도 출혈 위험은 기존 항응고제(와파린 및 아스피린)보다 낮은 강점을 내세우며 마케팅을 펼치고 있다.
2010~2013년 1만7168명의 심방세동(AF, atrial fibrillation)환자를 대상으로 이뤄진 임상연구에서 기존 경구용 항응고제(OAC)를 복용하면 연간 1.07%에서 주요출혈이 일어나 그렇지 않은 사람의 0.48%에 비해 출혈위험이 높은 것으로 나타나 NOAC제제의 필요성이 부각됐다.
국내 출시된 주요 NOAC 제제 중 바이엘코리아의 ‘자렐토(성분명 리바록사반, rivaroxaban)’와 한국다이이찌산쿄의 ‘릭시아나(에독사반, edoxaban)’는 1일 1회(quaque die, q.d) 용법이고, 한국베링거인겔하임 ‘프라닥사(다비가트란, dabigatran)’와 한국BMS제약·한국화이자제약의 ‘엘리퀴스(아픽사반, apixaban)’는 1일 2회(bis in die, b.i.d) 용법으로 처방되고 있다.
이 중 릭시아나는 가장 늦게 출시(2016년 2월)됐지만 1일 1회 용법 등의 장점을 앞세워 올 상반기 엘리퀴스와 2, 3위를 다투고 있다. 프라닥사는 2013년 1월 국내에 출시됐음에도 약효와는 무관하게 시장경쟁에서 밀리는 상황이다.
지난 18일 한국BMS제약·한국화이자제약이 개최한 기자간담회에서 네덜란드 OLVG병원의 프렉 버허트(Freek Verheugt) 교수와 최의근 서울대병원 순환기내과 교수는 유럽과 한국의 심방세동 환자를 중심으로 한 NOAC 제제 처방 실태를 간략하면서도 일목요연하게 설명했다.
버허트 교수는 △프라닥사로 환자 1만8113명(한국인 330여명 포함)을 대상으로 한 3상 임상연구인 ‘RE-LY’ △자렐토로 환자 1만4264명(한국인 200여명 포함)을 대상으로 한 3상 임상연구인 ‘ROCEKT-AF’ △엘리퀴스로 환자 1만8201명(한국인 310여명 포함)을 대상으로 한 3상 임상연구인 ‘Aristotle’ △릭시아나로 환자 2만1150명(한국인 247명 포함)을 대상으로 한 3상 임상연구인 ‘ENGAGE-AF’ 등 4대 대규모 글로벌 임상자료를 비교해가며 각 치료제의 장단점을 비교했다. 다만 4개 치료제간 직접비교는 아니고, 와파린과의 비교우위를 따져본 간접비교한 결과였다.
치료의향(Intention-to-Treat, ITT) 효과(efficacy, 임상시험 탈락자도 포함한 효과 분석)는 프라닥사(하루 150㎎씩 2회 투여 기준)가 가장 앞섰으며 이어 엘리퀴스, 릭시아나, 자렐토 순이었다.
허혈성 뇌졸중 예방효과는 프라닥사, 엘리퀴스, 자렐토, 릭시아나 순이었다. 출혈성 뇌졸중 예방효과는 프라닥사, 엘리퀴스, 릭시아나, 자렐토 순이었다.
대만에서 3672명을 대상으로 이뤄진 프라닥사, 자렐토, 엘리퀴스간 3개 치료제 효과 비교 임상에서 이들 약제는 와파린 대비 뇌졸중, 전신색전증, 주요 출혈 등에서 효과를 입증했으며 엘리퀴스는 그 중 가장 우월한 결과를 나타냈다고 버허트 교수는 소개했다.
엘리퀴스는 75세 이상의 고령환자에서 가장 낮은 뇌졸중, 전신색전증, 주요출혈 위험을 보였다. 릭시아나는 혈중약물농도에 비례해 주요출혈위험이 증가하는 것으로 나타났다. 버허트 교수는 “심장세동 환자의 상당수가 신장기능이 저하된 상태에서 엘리퀴스는 저용량으로 투여할 수 있는 가장 안전한 NOAC제제”라고 평가했다.
엘리퀴스는 주요출혈 중 위장관(GI) 부위가 3%로 자렐토(5%) 대비 안전한 것으로 나타났다. 엘리퀴스는 또 아스피린 대비 뇌졸중 및 전신색전증 발생 위험이 55% 낮으면서도 주요출혈 발생은 비슷한 것으로 나타났다. 현재 아스피린과 1대 1 비교 데이터를 가진 NOAC은 엘리퀴스가 유일하다.
최의근 교수는 2008년부터 2015년까지 국내 국민 건강보험가입자 4150만여명을 분석한 결과 20세 이상 인구의 0.7%(27만6246명), 60세 이상의 2.3%, 80세 이상의 4.2%가 심방세동을 앓고 있는 것으로 나타났다고 밝혔다.
지역별로는 제주(1.02%), 강원(0.94%), 전북(0.87%) 등 낙후된 지역이 울산(0.49%), 광주(0.57%), 대구(0.58%), 서울(0.6%), 대전(0.61%) 등 대도시보다 심방세동 유병률이 높았다. 이에 따라 뇌졸중, 일과성허혈발작(TIA), 혈전색전증(TE)도 덩달아 위험이 높아졌다. 또 경제수준(개인소득)과 관련 빈곤층과 상위계급이 상대적으로 더 높은 심방세동 유병률을 보이는 U자형 곡선 패턴을 보였다.
‘심방세동에서 뇌졸중발생의 고위험군’임을 판명하는 CHA2DS2-VASc 점수(0점에서 9점, 높을수록 위험)가 2 이상인 위험군은 2008년 78.2%(11만7569명)에서 2015년 83.2%(23만332명)으로 대폭 증가했다. 이 점수는 아스피린 등 경구용 항응고제(OAC) 복용으로 2점대에서 1점 이하로 낮출 수 있으며 이는 뇌졸중 연간 발생률을 2%에서 1% 이하로 낮추는 것과 비슷하다.
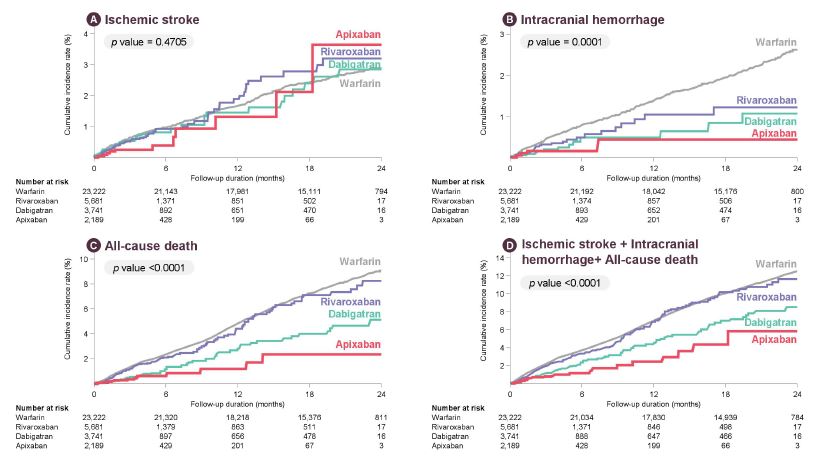
한국인 심방세동 환자를 대상으로 NOAC 치료제(1만1611명)와 와파린(2만3222명)의 비교우위를 분석한 연구결과 NOAC제제는 허혈성 뇌졸중에서 와파린보다 다소 열등한 예방효과를 보였다. 그러나 뇌내 출혈, 모든 원인에 의한 사망 등에선 현저한 우위를 보였다.
약제별로는 허혈성 뇌졸중 예방효과, 모든 원인에 의한 사망 감소, 두개뇌 출혈 위험 예방효과 등에서 엘리퀴스가 우위를 보였다. 자렐토는 프라닥사보다 전반적으로 유효성이 뒤떨어지는 것으로 것으로 분석됐다.
최 교수는 “한국을 포함한 동아시아 및 서남아시아에서 CHA2DS2-VASc 2 이상인 위험군은 여전히 다른 지역보다 아스피린과 NOAC제제를 병용하는 비율이 낮은 적정용량이하의 투여(under dosing)이 이뤄지고 있다”며 “적응증에 표기된 용량(On label)보다 적게 처방하는 비중이 19.4%에 달하고 의사재량에 따라 관행적으로 처방되는 용량(Off label)보다 적게 처방하는 비중은 47.8%에 이른다”고 지적했다.
그는 “한국에서는 아무런 치료를 받지 않는 그룹이 크게 변화가 없는 가운데 2015년을 기점으로 아스피린과 와파린 사용은 줄고 NOAC 사용 비중이 20%를 웃도는 추세로 변화됐다”고 말했다. 이어 한편 “복용 편의성 때문에 국내서는 하루 한번 복용 제제(q.d)인 릭시아나 등이 경쟁력을 갖는 것 같다”며 “NOAC제제는 반감기가 비교적 짧아 하루 한번 복용 제제를 한번 잊으면 하루 두번 복용 제제(b.i.d)를 3번 거른 것과 비슷한 정도로 환자에게 끼치는 위험성이 커 부작용 예방 측면을 고려하면 b.i.d 약제가 q.d 약제보다 유리한 측면도 있다”고 말했다. 아울러 b.i.d 약제도 환자에 충분한 교육을 통해 처방이 이뤄지면 순응도를 높일 수 있다는 연구결과가 있다고 덧붙였다.

